درمان هورمونی سرطان پروستات؛ انواع دارو ها + اثربخشی هورمون تراپی
فهرست مطالب
- 1 هورمون تراپی سرطان پروستات چیست؟
- 2 کاربرد درمان هورمونی سرطان پروستات
- 3 آیا میتوان از هورمون درمانی به تنهایی برای درمان سرطان پروستات استفاده کرد؟
- 4 انواع داروی هورمونی سرطان پروستات و نحوه مصرف آنها
- 5 کدام داروهای هورمونی سرطان پروستات پرکاربردتر هستند؟
- 6 نحوه عملکرد داروهای هورمونی پروستات
- 7 آیا درمان هورمونی سرطان پروستات موثر است؟
- 8 از کجا بدانم درمان هورمونی من مناسب است؟
- 9 عوارض درمان هورمونی سرطان پروستات
- 10 درمان هورمونی متناوب
- 11 جمعبندی درمان هورمونی سرطان پروستات
- 12 سوالات رایج:
هورمونهای جنسی مردانه باعث رشد سرطان پروستات میشود. منظور از درمان هورمونی یا هورمون تراپی سرطان پروستات، سرکوب هورمونهای جنسی مردانه بیمار است. برای این کار میتوان از داروهای هورمونی یا جراحی برداشتن بیضه (ارکیدکتومی) استفاده کرد. مطالب این صفحه عمدتاً درباره داروهای هورمونی است. در این بخش همراه ما باشید تا به طور کامل در خصوص هورمون تراپی سرطان پروستات توضیح دهیم. اگر جایی از متن را درست متوجه نشدید میتوانید در بخش دیدگاهها در انتهای صفحه سوال کنید.
هورمون تراپی سرطان پروستات چیست؟
هورمونهای مردانه محرک رشد و گسترش سلولهای سرطان پروستات هستند. هدف از هورمون تراپی جلوگیری از تاثیر هورمونهای جنسی بر سلولهای سرطان پروستات است. این ممانعت از اثر هورمونهای جنسی مردانه موجب کوچک کردن سرطان یا کاهش سرعت رشد آن میشود.
هورمون تراپی سرطان پروستات با استفاده از دارو، میتواند به صورت تزریقی یا به صورت خوراکی باشد. درمان هورمونی میتواند برای چندین ماه یا چندین سال ادامه یابد.
همچنین بخوانید: درمان سرطان پروستات
کاربرد درمان هورمونی سرطان پروستات
هورمون تراپی سرطان پروستات را میتوان در بیشتر حالات سرطان پروستات انجام داد. در واقع به جز تومورها در مرحله ابتدایی که تحت جراحی قرار میگیرند، در بقیه موارد درمان هورمونی سرطان پروستات میتواند کاربرد داشته باشد. در تومورهای موضعی، درمان هورمونی سرطان پروستات در چند حالت کاربرد دارد:
- بیماری با خطر متوسط یا بالا که تحت رادیوتراپی تنها قرار میگیرد. در خطر متوسط، مدت درمان هورمونی ۴ تا ۶ ماه است. در خطر بالا، این زمان ۲۴ تا ۳۶ ماه میباشد.
- وقتی بیمار جراحی شود و غدد لنفاوی درگیر باشد
- عود بیماری
آیا میتوان از هورمون درمانی به تنهایی برای درمان سرطان پروستات استفاده کرد؟
درمان هورمونی پروستات به تنهایی نمیتواند سرطان پروستات را به طور کامل علاج کند. در شرایط زیر ممکن است هورمون درمانی به تنهایی به کار رود:
تومورهای بسیار پیشرفته
عدم امکان انجام جراحی یا رادیوتراپی
انواع داروی هورمونی سرطان پروستات و نحوه مصرف آنها
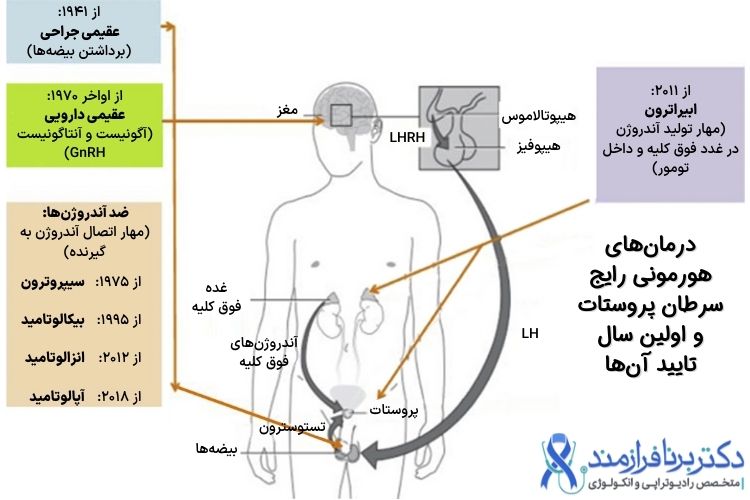
داروهای هورمونی چهار دسته کلی هستند که دو دسته از آنها تزریقی و دو دسته دیگر خوراکی هستند. دستهها، نحوه مصرف هر یک و معروفترین داروهای هر دسته به صورت زیر است:
۱- دسته اول: داروهای این دسته تزریقی هستند و میتوان آنها را به صورت ماهانه یا هر سه ماه تزریق کرد.
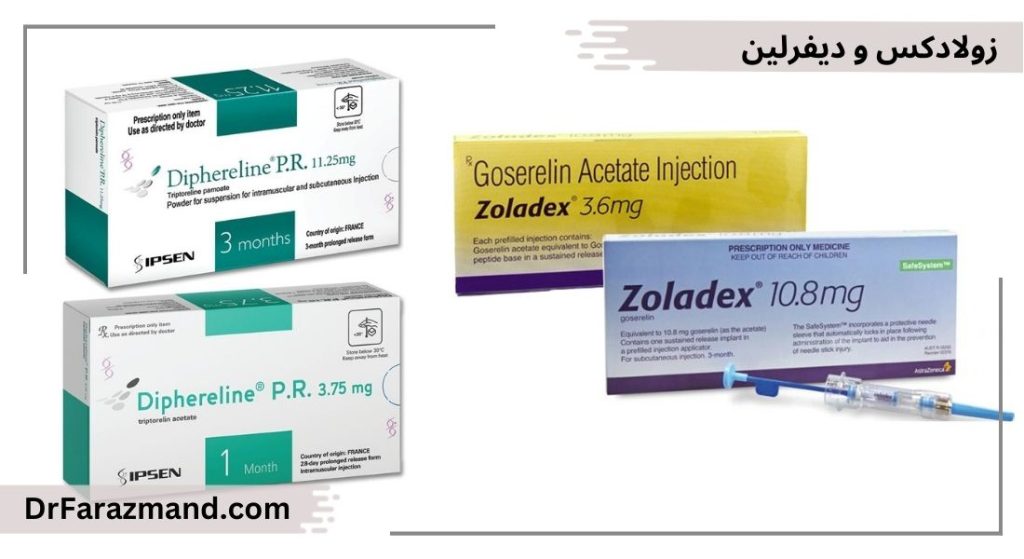
داروی Triptorelin با نام تجاری دیفرلین
داروی Goserelin با نام تجاری زولادکس
داروی Leuprorelin با نامهای تجاری اِلیگارد و لوپرومر
۲- دسته دوم: داروهای این دسته نیز تزریقی هستند و به صورت ماهانه تزریق میشوند.
داروی اصلی این دسته Degarelix است که متاسفانه در ایران وجود ندارد.
دو داروی دیگر این دسته که البته بیشتر در خانمها استفاده میشوند در ایران وجود دارند (Cetrorelix، Ganirelix).
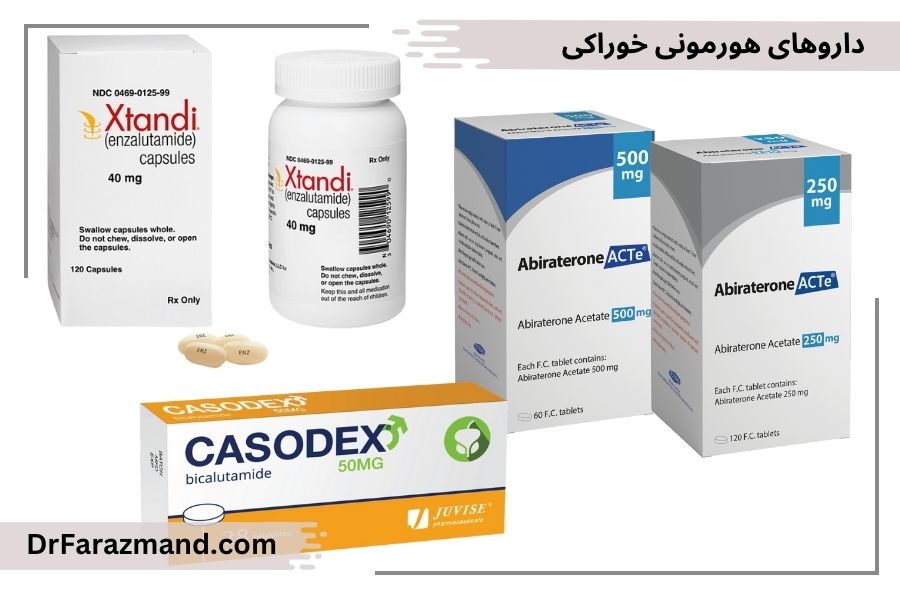
۳- دسته سوم: داروهای این دسته خوراکی هستند و روزانه مصرف میشوند.
داروی Abiraterone
داروی کتوکونازول که البته اثر غیراختصاصی دارد
۴- دسته چهارم: داروهای این دسته خوراکی هستند و روزانه مصرف میشوند.
داروی Bicalutamide با نام تجاری Casodex
داروی Flutamide
داروی Enzalutamide با نام تجاری Xtandi
داروی Apalutamide
داروی Cyproterone acetate
نکته مهم در مورد مصرف داروهای دسته اول این است که باید در زمان شروع مصرف آنها به مدت ۴ تا ۶ هفته یکی از داروهای دسته چهارم مانند بیکالوتاماید هم مصرف شود.
کدام داروهای هورمونی سرطان پروستات پرکاربردتر هستند؟
داروهای Triptorelin (دیفرلین) و Goserelin (زولادکس) از دسته اول بیشترین کاربرد را در زمینه هورمون تراپی سرطان پروستات در ایران دارند. در صورت انجام رادیوتراپی معمولا از داروهای دسته اول استفاده میکنیم. در صورت پیشرفت بیماری هم از همین دسته استفاده میشود و معمولا تا پایان عمر ادامه داده میشوند.
همچنین داروی Abiraterone از دسته سوم، و داروی Bicalutamide از دسته چهارم نیز پرکاربرد هستند.
پرکاربردترین داروهای ضد هورمونی پروستات، درمان هورمونی پروستات، هورمون تراپی سرطان پروستات، زولادکس و دیفرلین
نحوه عملکرد داروهای هورمونی پروستات
۴ دسته دارویی درمان هورمونی سرطان پروستات را معرفی کردیم و از هر کدام مثالهایی زدیم. اما درباره تفاوت نحوه عملکرد آنها چیزی نگفتیم. اگر میخواهید نحوه اثر آنها را بدانید ادامه متن را بخوانید.
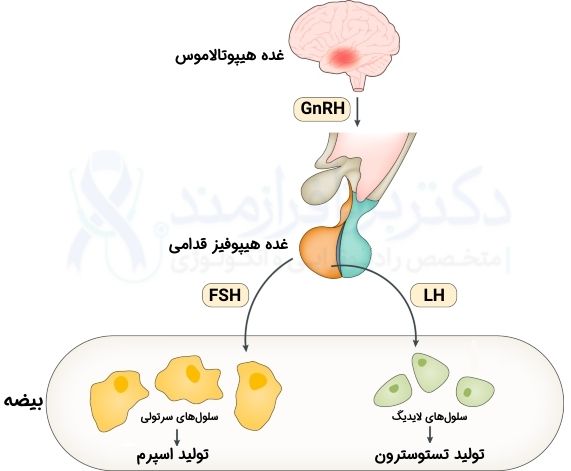
ابتدا مختصری از فیزیولوژی تولید هورمون جنسی مردانه صحبت کنیم: هورمونهای جنسی مردانه توسط بیضهها تولید میشوند، اما این فرایند توسط هورمونی در مغز تحریک میشود. این هورمون محرک، GnRH نام دارد و به صورت ضربانی ترشح میشود؛ یعنی ترشح آن از یک الگوی زمانی پیروی میکند. بیضهها به این ترشح ضربانی پاسخ میدهند و اگر ترشح این هورمون دائمی باشد دیگر هورمون جنسی تولید نمیکنند؛ بنابراین نه تنها داروی «مخالف GnRH» موجب مهار تولید تستوسترون میشود، بلکه داروی «همسو با GnRH» که سطح آن در خون از الگوی طبیعی GnRH پیروی نمیکند هم همین اثر را خواهد داشت!
هورمون جنسی مردانه اصلی، «تستوسترون» نام دارد.
مسیر تولید آندروژن از بیضه، هیپوتالاموس، هیپوفیز، LH و FSH
نحوه عملکرد ۴ دسته دارویی که در بالا معرفی شد به صورت زیر است:
۱: داروهای همسو با GnRH
۲: داروهای مخالف GnRH
۳: داروهای مهارکننده تولید هورمون جنسی. این داروها با مهار آنزیمی که هورمون جنسی مردانه را تولید میکند اثر میکنند.
۴: داروهای مهارکننده اثر هورمون جنسی. این داروها اثری روی تولید هورمون محرک مغزی یا هورمون جنسی ندارند، بلکه جلوی اثر هورمونهای جنسی را در سلولهای هدف میگیرند.
آیا درمان هورمونی سرطان پروستات موثر است؟
بله، درمان هورمونی یکی از موثرترین روشهای کنترل سرطان پروستات است. بیماری بسیاری از بیماران با این درمان سالها کنترل میشود. اگر بیماری روی داروی اول پیشرفت کند پزشک میتواند داروی هورمونی دومی را به رژیم درمانی بیمار اضافه نماید. استفاده از هورمون تراپی سرطان پروستات باعث افزایش قابل توجه طول عمر و کنترل بیماری این سرطان شده است.
از کجا بدانم درمان هورمونی من مناسب است؟
برای بررسی اینکه آیا درمان هورمونی موثر است یا خیر، پزشک شما به طور منظم از شما آزمایش خون خواهد گرفت. در آزمایش خون سطح PSA و گاهی سطح تسوسترون چک میشود.
در صورتی که سطح تستوسترون پایین باشد (مهار شده باشد) اما سطح PSA افزایش یابد، میگوییم سرطان پروستات «مقاوم به درمان هورمونی» یا «مقاوم به عقیمی» شده است. در این حالت باید درمان تغییر کند یا داروی جدیدی اضافه شود.
عوارض درمان هورمونی سرطان پروستات
همانطور که گفته شد داروهای هورمونی سرطان پروستات در واقع اثر ضد هورمون جنسی مردانه دارند. بنابراین عوارض آنها نیز عوارض کمبود یا نبود هورمون جنسی مردانه است. این عوارض عموما بعد از اتمام درمان از بین میرود (به جز در مردانی که ارکیدکتومی دو طرفه انجام دادهاند). عوارض کلی هورمون تراپی سرطان پروستات شامل موارد زیر است:
اختلال در نعوظ
از دست دادن میل جنسی
گُر گرفتگی همراه با تعریق
ژنیکوماستی، یعنی رشد بافت پستان که گاهی اوقات میتواند منجر به ناراحتی شود.
افسردگی
اختلال عملکرد شناختی و از دست دادن حافظه
مشکلات و بیماری قلبی
افزایش وزن
از دست دادن توده عضلانی
پوکی استخوان یا کاهش تراکم استخوان که به معنای نازک شدن استخوانها است.
اگرچه ممکن است سطح تستوسترون با توقف درمان بهبود یابد، افرادی که سالها داروهای همسو با GnRH دریافت کردهاند، ممکن است حتی بعد از توقف استفاده از داروها، همچنان عوارض هورمونی را داشته باشند.
از عوارض جدی این درمانها خطر ایجاد سندروم متابولیک است. سندروم متابولیک مجموعهای از بیماریها مثل چاقی، کلسترول خون بالا و فشار خون بالا است که خطر بیماریهای قلبی، سکته و دیابت را افزایش میدهد. در حال حاضر واضح نیست که در چند درصد بیماران این سندرم رخ می دهد یا علت دقیق ایجاد آن چیست، اما نسبتا واضح است که دریافت درمان هورمونی باعث افزایش بروز سندرم متابولیک می شود. خطر سندروم متابولیک با عقیم کردن دارویی موقت نیز افزایش مییابد.
درمان هورمونی متناوب
به طور سنتی، درمان هورمونی سرطان پروستات به طور مادام العمر داده میشد. اما با توجه به عوارضی که در بالا ذکر شد، محققین استفاده از درمان هورمونی متناوب را بررسی کردند. درمان متناوب به معنای درمان به مدت خاص (معمولا ۶ ماه) و سپس توقف موقت آن است. در این بیماران، با افزایش مجدد PSA، درمان دوباره شروع می شود. سطحی از PSA که درمان را باید مجدد آغاز کرد هنوز مورد بحث است.
استفاده از این روش درمان هورمونی میتواند عوارض مرتبط با نبود تستوسترون را کاهش داده و کیفیت زندگی بیمار را بهبود دهد. این رویکرد، فقط در بیمارانی که عود PSA داشته و شواهدی از متاستاز بعد از جراحی پروستاتکتومی رادیکال و یا رادیوتراپی ندارند توصیه میشود.
نکته: هورمون درمانی متناوب با داروهای هورمونی جدیدتر مانند ابیراترون یا انزالوتاماید یا با شیمی درمانی مطالعه نشده است و درمان هورمونی متناوب با آنها توصیه نمیشود.
جمعبندی درمان هورمونی سرطان پروستات
در مورد خطرات و منافع درمان باید به دقت با پزشک خود صحبت کنید. اکثر پزشکان اعتقاد دارند در مردان مبتلا به سرطان پروستات متاستاتیک، به خصوص اگر پیشرفته باشد و باعث ایجاد علامت شود، مزایای این درمان بیشتر از خطر عوارض آن است. بیمارانی که درمان هورمونی سرطان پروستات دریافت میکنند باید گامهایی برای مدیریت یا پرهیز از عوارض احتمالی بردارند. ورزش منظم، ترک سیگار، داشتن رژیم غذایی متعادل، اطمینان از دریافت کافی ویتامین D و کلسیم و پیگیریهای جامع پیشگیرانه قلبی-عروقی از جمله این موارد است. در صورت بروز عوارض، باید به طور کامل به پزشک معالج توضیح داده شود تا بتوان آن را به خوبی مدیریت کرده و کاهش داد.
منابع:
سوالات رایج:
عوارض درمان هورمونی سرطان پروستات چیست؟
این درمان ها سبب عوارضی میشوند که عموما بعد از اتمام درمان از بین می رود (به جز در مردانی که ارکیدکتومی دو طرفه انجام داده اند). عوارض کلی شامل: اختلال در نعوظ، از دست دادن میل جنسی و سایر مشکلات ناشی از نبود هورمون جنسی است.
کاربرد درمان هورمونی سرطان پروستات چیست؟
درمان هورمونی سرطان پروستات کاربرد زیادی در این بیماری دارد. به جز بیمارانی که بیماری موضعی محدود دارند و تحت جراحی قرار میگیرند، تقریبا اکثر بیماران دیگر ممکن است نیاز به داروی هورمونی پروستات داشته باشند.

دکتر بــرنا فــرازمـند
متخصص رادیوتراپی و انکولوژی
«تصمیمگیری آگاهانه» حق اساسی هر فرد است. ما در سایت drfarazmand.com با ارائه دقیقترین و بهروزترین اطلاعات در مورد انواع سرطان و پاسخ به سوالات شما، کمک میکنیم بهترین انتخابها را داشته باشید
-
انواع سرطان
مشاهده کامل
- تومور مغزی
- سرطان استخوان
- سرطان بیضه
- سرطان پانکراس
- سرطان پروستات
- سرطان پوست
- سرطان تخمدان
- سرطان تیروئید
- سرطان حنجره
- سرطان خون
- سرطان دهان
- سرطان دهانه رحم
- سرطان رحم
- سرطان روده بزرگ
- سرطان روده کوچک
- سرطان ریه
- سرطان سینه
- سرطان طحال
- سرطان کبد
- سرطان کلیه
- سرطان کیسه صفرا
- سرطان مثانه
- سرطان مری
- سرطان معده
- سرطان واژن
- بلاگ مشاهده کامل
- پس از سرطان مشاهده کامل
- پیشگیری و غربالگری مشاهده کامل
- خدمات دکتر مشاهده کامل
- کلیات سرطان مشاهده کامل
- کنار آمدن با سرطان مشاهده کامل
-

طول عمر بیماران سرطان پروستات
۱۶ اردیبهشت ۱۴۰۲ -
بیوپسی پروستات چیست و چگونه انجام میشود؟
۱۴ اردیبهشت ۱۴۰۲ -
علائم سرطان پروستات و نشانه های آن
۶ شهریور ۱۴۰۱ -
سرطان پروستات و هر آنچه نیاز است بدانید
۶ شهریور ۱۴۰۱ -
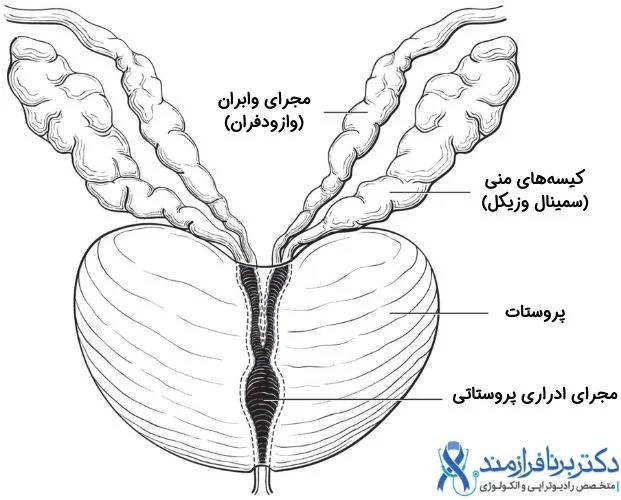
مرحله و درجه بندی سرطان پروستات
۲۸ تیر ۱۴۰۱ -
راههای تشخیص سرطان پروستات و تعیین مرحله آن
۶ تیر ۱۴۰۱ -
داروهای اصلاح کننده استخوان در سرطان پروستات
۲۴ شهریور ۱۴۰۰ -

رادیوداروها در درمان سرطان پروستات
۲۳ شهریور ۱۴۰۰ -

ایمونوتراپی سرطان پروستات
۲۲ شهریور ۱۴۰۰ -

شیمی درمانی سرطان پروستات چگونه انجام میشود؟
۲۱ شهریور ۱۴۰۰



