انواع پیوند سلول بنیادی
پیوند سلولهای بنیادی برای برگرداندن سلولهای بنیادی، وقتی که مغز استخوان با بیماری، شیمیدرمانی یا رادیوتراپی از بین رفته است، استفاده میشود. بسته به منشاء سلولهای بنیادی، اسم عمل پیوند سلول بنیادی عبارت خواهد بود از:
- پیوند مغز استخوان
- پیوند سلولهای بنیادی خون محیطی
- پیوند خون بند ناف
همه این موارد را میتوان «پیوند سلولهای بنیادی خونساز» نامید.
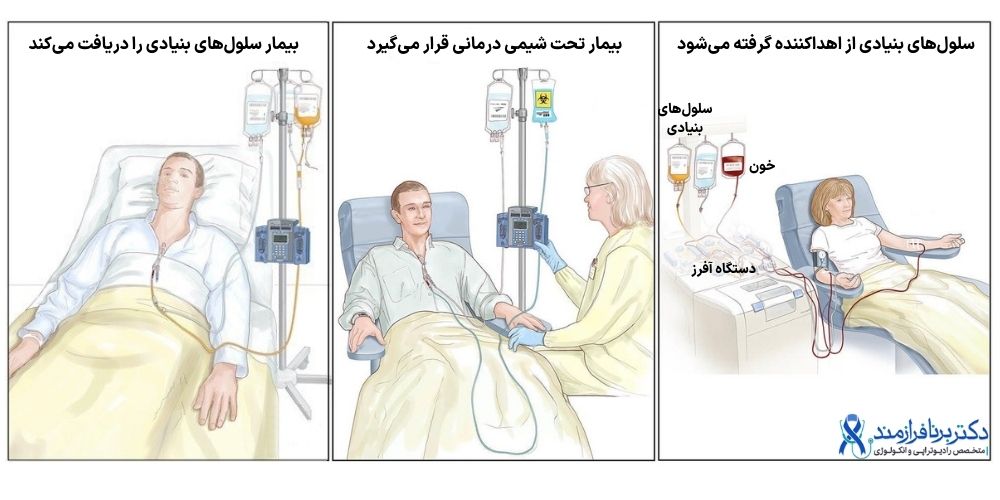
در یک پیوند سلول بنیادی معمول، مقادیر بسیار زیاد شیمیدرمانی (گاهی در کنار رادیوتراپی) تجویز میشود. این کار در تلاش برای از بین بردن تمام سلولهای سرطانی انجام میشود. این درمان سنگین، سلولهای بنیادی موجود در مغز استخوان را نیز از بین میبرد. به این فرایند، درمان «میلو-ابلیتیو» (myeloablative) گفته میشود. این کلمه را میتوان «سرکوب شدید مغز استخوان» ترجمه کرد. با فاصله کم از درمان، سلولهای بنیادی به بیمار داده میشود (یپوند میشود) تا جایگزین سلولهای تخریب شده شود. سلولهای بنیادی جایگزین از طریق ورید تزریق میشوند، شبیه تزریق خون. هدف این است که در طی زمان، سلولهای پیوندشده در مغز استخوان بنشینند، شروع به رشد کرده و سلولهای خونی سالم بسازند. به این فرایند engraftment گفته میشود.
دو نوع اصلی پیوند وجود دارد. نامگذاری آنها بر اساس فرد اهداکننده سلولهای بنیادی است:
- پیوند اتولوگ: «اتو» (Auto) به معنی «خود» شخص است. سلولهای بنیادی در پیوند اتولوگ از همان شخصی میآیند که پیوند را دریافت خواهد کرد، بنابراین بیمار اهداکننده خودش است.
- پیوند آلوژنیک: «آلو» (Allo) به معنای «سایرین» است. سلولهای بنیادی در پیوند آلوژناز فرد دیگری میآید. این فرد میتواند یک اهداکننده همسان از اقوام یا غیره باشد.
پیوند اتولوگ سلول بنیادی
در این نوع پیوند، قدم اول جمع آوری یا برداشت (harvest) سلولهای بنیادی خودتان است. سلولهای بنیادی شما از مغز استخوان یا خون شما خارج میشوند، و سپس منجمد میشوند. بعد از اینکه دوز بالای شیمی و/یا رادیوتراپی را به عنوان درمان میلوابلیتیو خود دریافت کردید، سلولهای بنیادی از حالت انجماد خارج شده و به شما برگردانده میشوند.
مزایای پیوند اتولوگ سلولهای بنیادی: یک مزیت پیوند اتولوگ سلولهای بنیادی این است که سلولهای خودتان بهتان برمیگردد. در این حالت، شما نباید نگران پس زده شدن پیوند باشید. به این سلولها، گرافت یا سلولهای پیوندی میگوییم.
خطرات پیوند اتولوگ سلولهای بنیادی: ممکن است گرافتها شکست بخورند، یعنی سلولهای پیوندی به مغز استخوان نروند و سلولهای خونی تولید نکنند. همچنین، پیوند اتولوگ نمیتواند اثر «گرافت علیه سرطان» داشته باشد. یک عیب احتمالی پیوند اتولوگ این است که ممکن است سلولهای سرطانی در کنار سلولهای بنیادی برداشت شوند و سپس مجددا به بدن شما برگردانده شوند. یک ایراد دیگر این است که سیستم ایمنی شما مشابه قبل پیوند است. یعنی سلولهای سرطانی که قبلا میتوانستند از سیستم ایمنی شما فرار کنند، ممکن است مجددا بتوانند.
این نوع پیوند عمدتا برای درمان لوکمی، لنفوم و مولتیپل میلوم استفاده میشود. از این روش گاهی برای سایر سرطانها استفاده میشود، از جمله سرطان بیضه و نوروبلاستوم و سرطانهای خاصی در کودکان. پزشکان میتوانند از پیوند اتولوگ برای سایر بیماریها نیز استفاده کنند، مثلا برای اسکلروز سیستمیک، اسکلروز متعدد (MS) و لوپوس.
خلاص شدن از سلولهای سرطانی در سلولهای برداشت شده
برای کمک به پیشگیری از پیوند سلولهای سرطانی باقیمانده در کنار سلولهای بنیادی، بعضی مراکز، سلول بنیادی را قبل از برگرداندن به بیمار درمان میکنند. ممکن است به این کار، تصفیه (purging) گفته شود. اگرچه ممکن است این روش برای بعضی بیماران موثر باشد، مطالعات کافی انجام نشده تا بدانیم آیا واقعا سودمند است. یک اشکال بالقوه تصفیه این است که بعضی سلولهای بنیادی طبیعی ممکن است حین آن از بین بروند. در نتیجه ممکن است زمان بیشتری طول بکشد تا بدن شما سلولهای خونی طبیعی بسازد، و ممکن است تعداد پلاکت و گلبول سفید بسیار کم (که خطرناک است) را برای مدت طولانیتری داشته باشید. این امر میتواند احتمال عفونت یا خونریزی را بیشتر کند.
درمان دیگری که به کشتن سلولهای سرطانی احتمالی در کنار سلولهای بنیادی کمک میکند، تجویز داروهای ضد سرطان بعد از پیوند است. این سلولهای بنیادی درمان نمیشوند. بعد از پیوند، بیماران داروهای ضد سرطان دریافت میکنند تا از هر گونه سلول سرطانی خلاص شوند. به این فرایند، تصفیه داخل بدن (in vivo purging) گفته میشود. به عنوان مثال، ممکن است از لنالیدومید به این صورت برای مولتیپل میلوم استفاده شود.
نیاز به حذف سلولهای سرطانی از سلولهای بنیادی پیوندی یا از بیماران، و بهترین روش انجام آن، هنوز نیازمند بررسی و تحقیق است.
پیوند تاندم
پیوند تاندم یا پیوند پشت به پشت یا پیوند اتولوگ دوگانه، به معنای انجام دو پیوند اتولوگ متوالی است. در این نوع پیوند، بیمار دو دوره شیمیدرمانی دوز بالای میلوابلیتیو دریافت میکند و بعد از هر دوره، با سلولهای خودش پیوند میشود. تمام سلولهای بنیادی مورد نیاز پیش از اولین شیمیدرمانی جمع آوری میشوند و در هر دوره از نیمی از آنها استفاده میشود. معمولا، دو دوره شیمیدرمانی طی یک فاصله ۶ ماهه داده میشود. دوره دوم زمانی داده میشود که بیمار از دوره اول بهبود یافته باشد.
پیوند پشت به پشت، در بعضی سرطانها به درمان استاندارد تبدیل شده است. در انواع پرخطر نوروبلاستوم (یک سرطان اطفال) و مولتیپل میلوم بالغین، پیوند دوگانه نتایج خوبی داشته است. اما پزشکان همیشه در مورد همه سرطانها معتقد به برتری این روش نسبت به پیوند تکی نیستند. به علت آنکه این روش شامل دو پیوند است، خطر عوارض جدی بیشتر از یک پیوند است.
گاهی، به یک پیوند اتولوگ و سپس یک پیوند آلوژن نیز پیوند تاندم میگوییم.
پیوند آلوژنیک سلول بنیادی
پیوند آلوژن سلولهای بنیادی از سلولهای بنیادی یک دهنده یا اهداکننده استفاده میکند. در رایجترین نوع پیوند آلوژنیک، سلولهای بنیادی از اهداکنندهای میآید که نوع بافتش شبیه بافت شما است. بهترین اهدا کننده، یکی از اعضای خانواده است (معمولا برادر یا خواهر). اگر همسان خوبی در خانواده خود ندارید، ممکن است یک اهداکننده در جمعیت عمومی یافت شود. این فرد را اهداکننده همسان غیر مرتبط مینامیم. پیوند از این افراد معمولا خطر بالاتری نسبت به اهداکننده همسان از خانواده است.
انجام پیوند آلوژن مشابه پیوند اتولوگ است. سلولهای بنیادی از اهداکننده جمعآوری میشود و ذخیره و منجمد میشود. بعد از اینکه دوز بالای شیمیدرمانی و/یا رادیوتراپی دریافت کردید، سلولهای بنیادی اهداکننده از حالت انجماد خارج شده و به شما داده میشود.
خون گرفته شده از جفت یا بند ناف نوزاد، نوعی از پیوند آلوژن است. این مقدار کم خون بند ناف، تعداد زیاد سلولهای بنیادی دارد که معمولا به سرعت تقسیم میشوند. پیوند خون بند ناف هم برای بالغین و هم برای اطفال انجام میشود. در بعضی مطالعات، احتمال تاثیر این روش بیشتر از پیوند اهداکننده غیرمرتبط بود.
مزایای پیوند آلوژنیک سلولهای بنیادی: سلولهای بنیادی اهداکننده، سیستم ایمنی بیمار را خواهد ساخت و میتواند به کشتن سلولهای سرطانی باقیمانده بعد از درمان شدید کمک کند. به این اتفاق، «گرافت علیه سرطان» یا «گرافت علیه تومور» میگوییم. سایر مزایا عبارتند از:
- در صورت نیاز میتوان از اهداکننده درخواست کرد سلولهای بنیادی بیشتر یا حتی گلبولهای سفید اهدا کند
- سلولهای بنیادی اهداکننده سالم عاری از سلول سرطانی است
خطرات پیوند سلول بنیادی آلوژن: پیوند ممکن است نگیرد. یعنی ممکن است سلولهای اهداکننده پیش از نشستن در مغز استخوان، توسط بدن بیمار از بین برود. خطر دیگر، احتمال حمله سلولهای ایمنی اهداکننده به سلولهای سالم گیرنده است (نه فقط حمله به سلولهای سرطانی گیرنده). به این اتفاق، «بیماری گرافت علیه میزبان» یا GVHD میگوییم. همچنین خطر بسیار کمی وجود دارد که عفونتهای خاصی از اهداکننده منتقل شود (گرچه اهداکنندهها پیش از اهدا تست میشوند). خطر بالاتر، عفونتهای قبلی بیمار است که سیستم ایمنی وی تحت کنترل داشت. بعد از پیوند که سیستم ایمنی تضعیف میشود، ممکن است این عفونتها خود را نشان دهند. چنین عفونتهایی میتوانند باعث مشکلات جدی و حتی مرگ شوند.
از پیوند آلوژن اغلب برای انواع خاصی از لوکمی، لنفوم، مولتیپل میلوم، سندرم میلودیسپلاستیک (MDS) و سایر اختلالات مغز استخوان مانند آنمی آناپلاستیک استفاده میشود.
ریز-پیوند
ریز-پیوند یا پیوند خُرد (mini-transplant) به معنای انجام پیوند سلول بنیادی بدون سرکوب شدید مغز استخوان (myeloablation) است.
در بعضی افراد، سن یا عوامل دیگر، خطر پیوند با سرکوب مغز استخوان را بیشتر میکنند. در این بیماران، پزشکان از ریز-پیوند استفاده میکنند. ممکن است پزشک شما به این روش، پیوند غیر میلوابلیتیو (non-myeloablative) بگوید. بیمارانی که ریز-پیوند دریافت میکنند معمولا دوزهای پایینتری از شیمیدرمانی و/یا پرتودرمانی نسبت به درمان استاندارد میلوابلیتیو دریافت میکنند. هدف در ریزپیوند کشتن بعضی از سلولهای سرطانی (که البته باعث مرگ بعضی از سلولهای مغز استخوان هم میشود) و سرکوب سیستم ایمنی در حدی است که امکان نشستن سلولهای بنیادی در مغز استخوان را بدهد.
بر خلاف پیوند آلوژنیک استاندارد، جفت سلولهای دهنده و گیرنده برای مدتی بعد از ریز-پیوند در بدن بیمار وجود دارند. اما به آهستگی، طی چند ماه، سلولهای دهنده کنترل مغز استخوان را در دست میگیرند و جایگزین سلولهای مغز استخوان خود فرد میشوند. سپس این سلولهای جدید پاسخ ایمنی علیه سلولهای سرطانی ایجاد میکنند و به کشتن سلولهای سرطانی بیمار کمک میکنند (اثر گرافت علیه سرطان).
یک مزیت پیوند خُرد این است که از دوزهای پایینتر شیمیدرمانی و/یا پرتو درمانی استفاده میکند. و به علت اینکه تمام سلولهای بنیادی کشته نمیشوند، تعداد سلولهای خونی در زمان انتظار برای شروع به کار سلولهای بنیادی جدید، خیلی کم نمیشود. این امر این روش را برای بیماران مسنتر و آنهایی که بیماریهای زمینهای دارند مناسب میکند. ندرتا، از این روش در بیمارانی که از قبل پیوند شدهاند استفاده میشود.
ریز-پیوند، بعضی بیماریها را بهتر از سایر بیماریها درمان میکند. ممکن است این روش در بیماران زیر موثر نباشد:
- بیمارانی که سلولهای سرطانی زیادی در بدن خود دارند یا
- بیماران با سرطانهای با سرعت رشد زیاد
همچنین، اگرچه ممکن است عوارض کمو/رادیو تراپی کمتر باشد، خطر GVHD مشابه است. بعضی مطالعات نشان دادهاند که در بعضی سرطانها و بعضی بیماریهای خونی دیگر، نتایج بالغین و اطفال با ریز-پیوند در مقایسه با درمان استاندارد تفاوتی ندارد.

دکتر بــرنا فــرازمـند
متخصص رادیوتراپی و انکولوژی
«تصمیمگیری آگاهانه» حق اساسی هر فرد است. ما در سایت drfarazmand.com با ارائه دقیقترین و بهروزترین اطلاعات در مورد انواع سرطان و پاسخ به سوالات شما، کمک میکنیم بهترین انتخابها را داشته باشید
-
انواع سرطان
مشاهده کامل
- تومور مغزی
- سرطان استخوان
- سرطان بیضه
- سرطان پانکراس
- سرطان پروستات
- سرطان پوست
- سرطان تخمدان
- سرطان تیروئید
- سرطان حنجره
- سرطان خون
- سرطان دهان
- سرطان دهانه رحم
- سرطان رحم
- سرطان روده بزرگ
- سرطان روده کوچک
- سرطان ریه
- سرطان سینه
- سرطان طحال
- سرطان کبد
- سرطان کلیه
- سرطان کیسه صفرا
- سرطان مثانه
- سرطان مری
- سرطان معده
- سرطان واژن
- بلاگ مشاهده کامل
- پس از سرطان مشاهده کامل
- پیشگیری و غربالگری مشاهده کامل
- خدمات دکتر مشاهده کامل
- کلیات سرطان مشاهده کامل
- کنار آمدن با سرطان مشاهده کامل
-
مهمترین نکات مراقبتی قبل از پرتو درمانی{4 حوزه مراقبتی پیش از شروع رادیوتراپی}
۲۲ اردیبهشت ۱۴۰۳ -

مراقبتهای بعد از پرتو درمانی | روزهای بعد از پرتودرمانی چه باید کرد؟
۱۲ اردیبهشت ۱۴۰۳ -
بهترین مرکز رادیوتراپی در تهران
۳ اردیبهشت ۱۴۰۳ -

براکی تراپی یا پرتودرمانی داخلی چیست؟
۱۴ آبان ۱۴۰۲ -

کمورادیوتراپی چیست و کدام سرطانها را درمان میکند؟
۱۶ مهر ۱۴۰۲ -
ایمونوتراپی چگونه انجام میشود؟
۲۵ بهمن ۱۴۰۱ -

چگونه سرطان را شکست دهیم ؟
۲۳ بهمن ۱۴۰۱ -
شیمی درمانی بهتر است یا پرتو درمانی؟
۲۰ بهمن ۱۴۰۱ -

شیمی درمانی چگونه انجام میشود؟
۱۸ دی ۱۴۰۱ -
مراقبت های بعد از شیمی درمانی
۱۷ دی ۱۴۰۱